L’incertitude entourant l’origine de ces lésions suscite souvent une inquiétude considérable, poussant les individus à rechercher des réponses et des solutions médicales pour résoudre ce problème gênant et potentiellement préoccupant.
Il est crucial de bien différencier les divers types de boutons présents sur le gland du pénis, tels que les papules perlées du gland, les glandes de Fordyce, les condylomes, les acrochordons génitaux, le lichen plan, la syphilis et le molluscum contagiosum, afin de distinguer les lésions bénignes des maladies bactériennes ou sexuellement transmissibles. Une identification précise de ces lésions permet d’envisager une prise en charge adéquate et un traitement adapté. Cet article vise à informer sur les différentes manifestations cutanées, et à fournir des directives de traitement appropriées pour chaque cas.
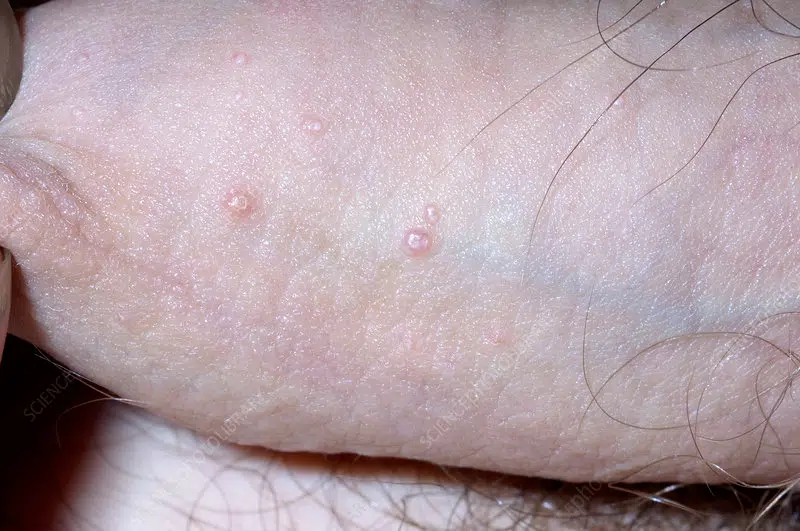
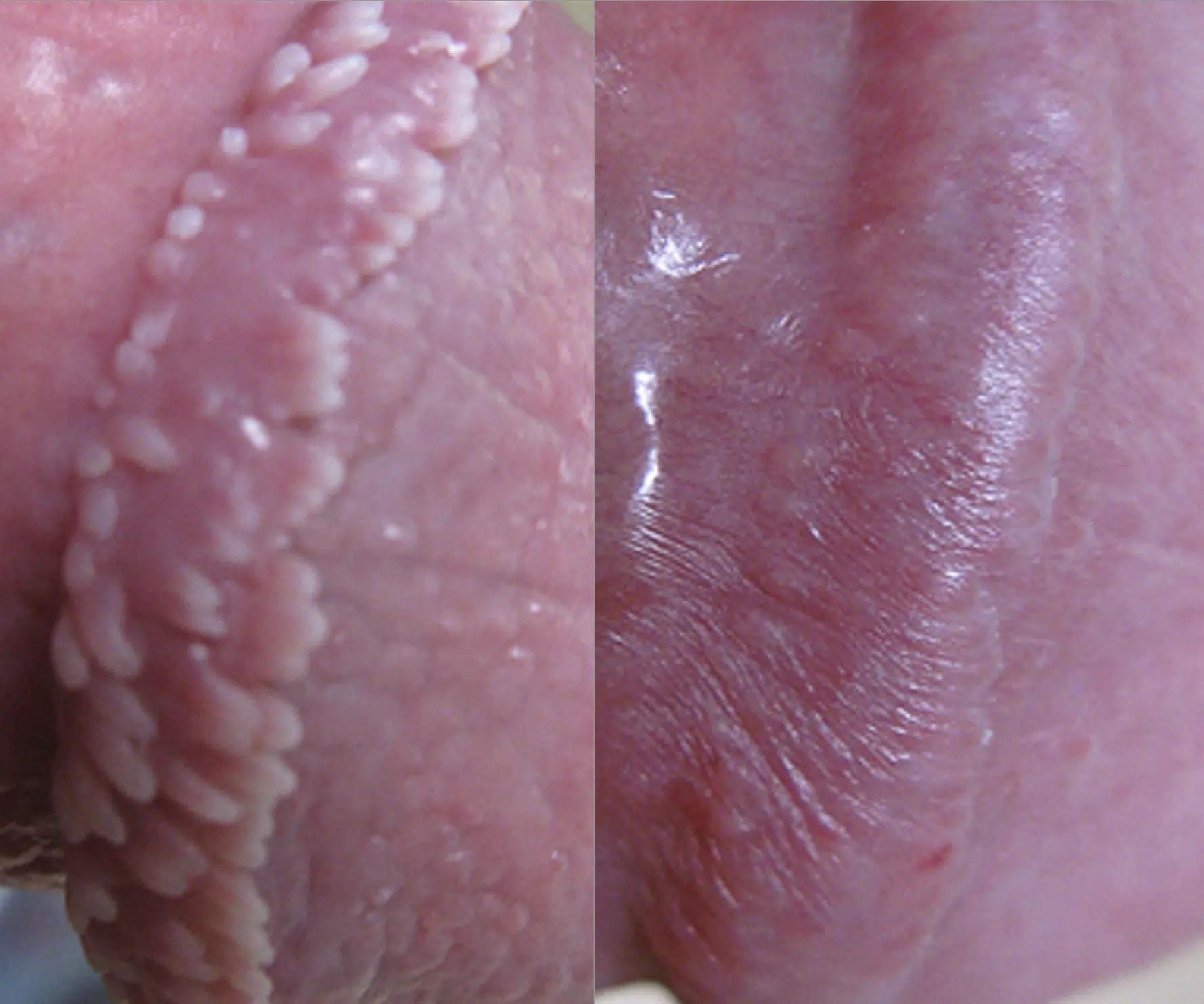
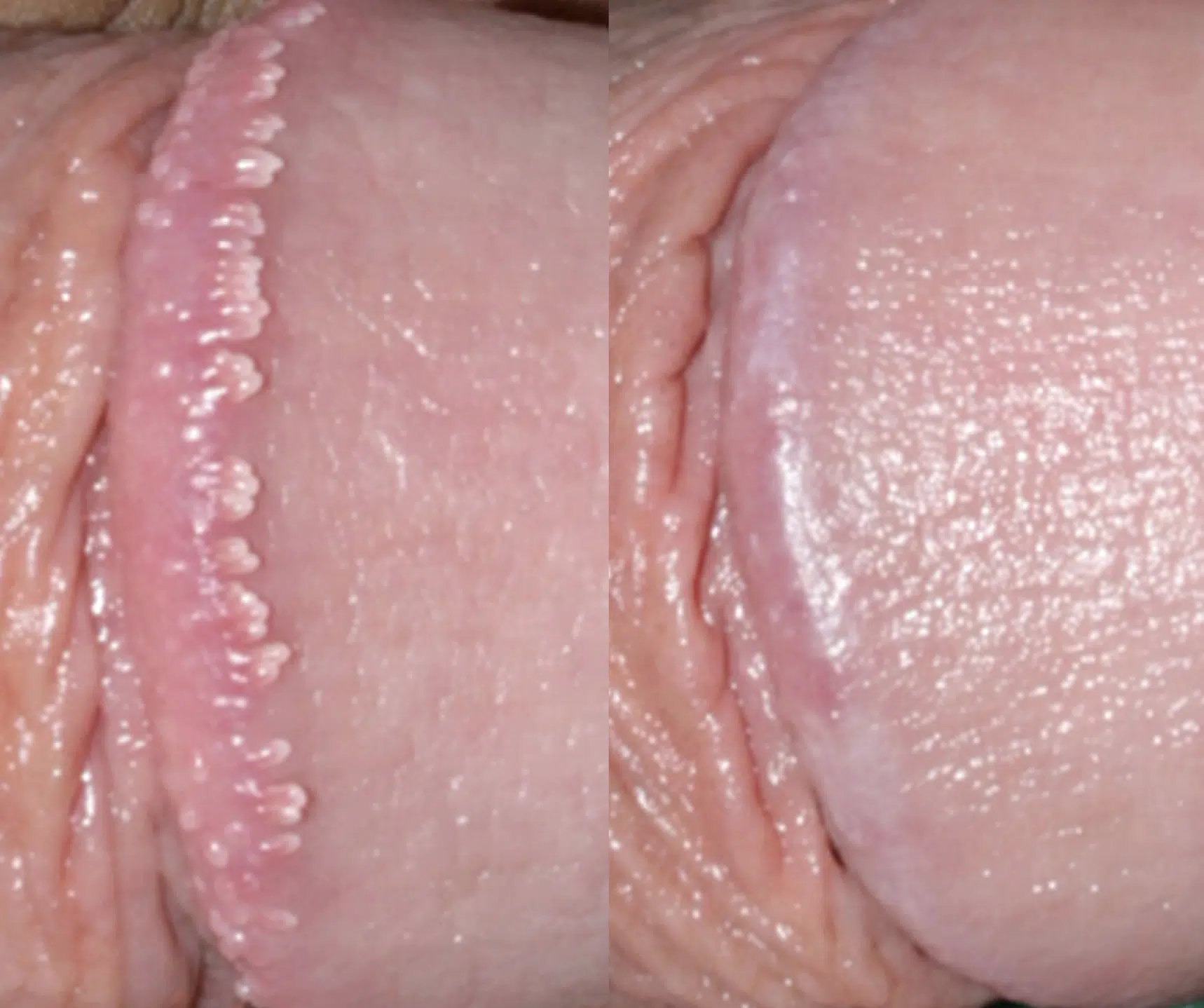
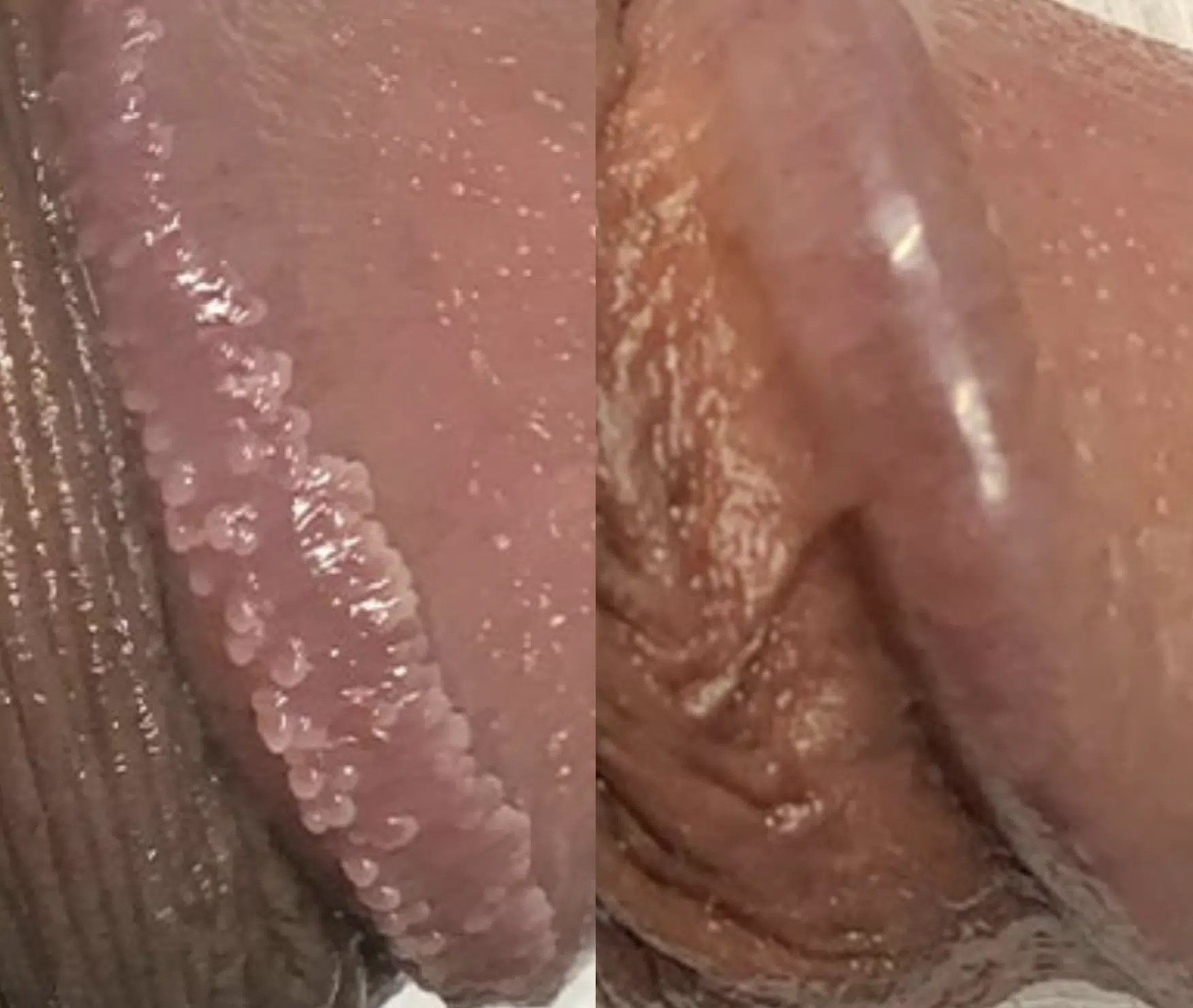
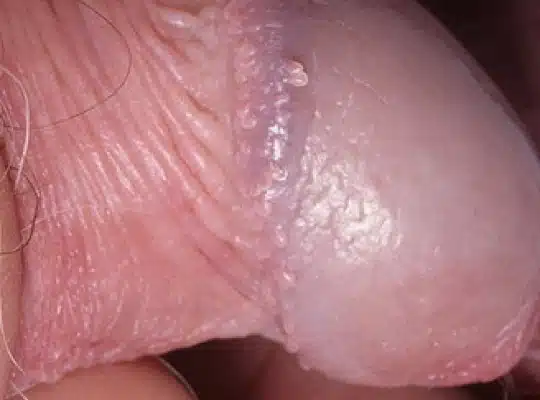
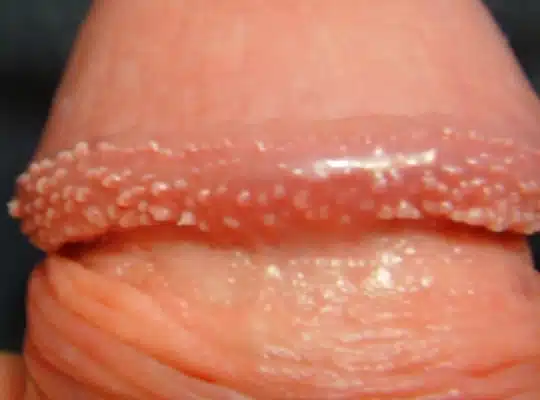
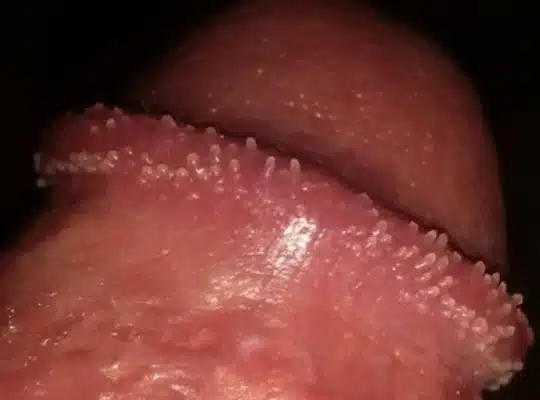
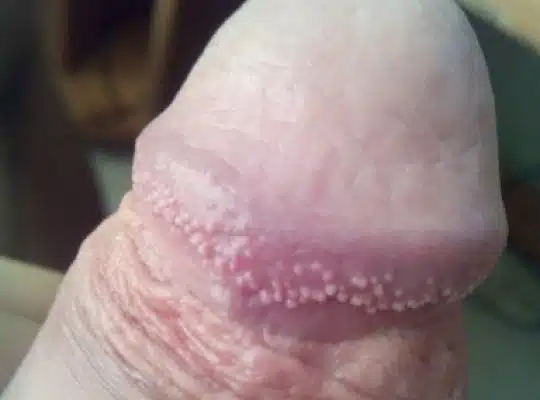
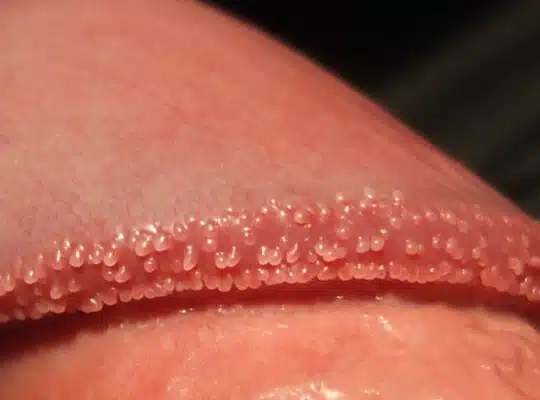
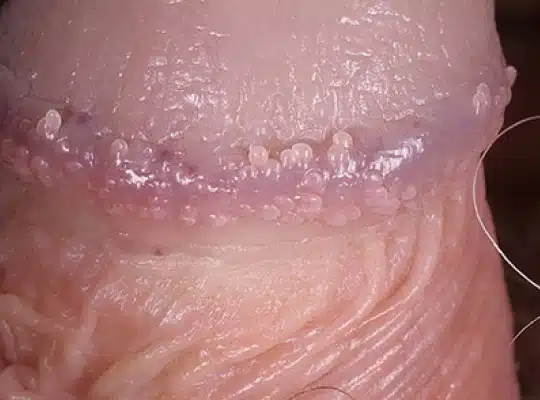
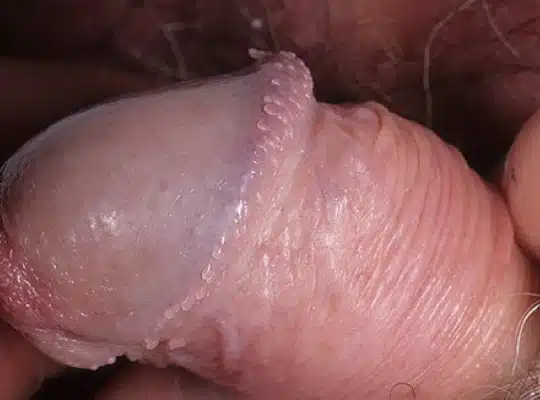
Les couronnes perlées du gland (Papules Perlées du gland)
Les couronnes perlées du gland, également appelées papules perlées du gland, sont des petites protubérances en forme de perles qui apparaissent autour de la couronne du gland du pénis. Ces papules sont généralement indolores, non contagieuses et ne présentent aucun risque pour la santé. Elles se présentent sous forme de petites perles blanches ou chair, disposées en cercle autour du bord du gland. Bien que leur présence puisse causer de l’anxiété chez certains hommes, les papules perlées du gland sont une variation normale de l’anatomie et ne nécessitent généralement aucun traitement.
Causes des papules perlées
Les causes exactes des papules perlées du gland ne sont pas entièrement comprises, mais elles sont considérées comme une variante normale de la peau et ne sont pas liées à des infections ou à des pratiques sexuelles. On pense qu’elles sont dues à des glandes sébacées ou sudoripares obstruées, ou à une caractéristique anatomique normale. Les papules perlées du gland sont plus fréquentes chez les hommes non circoncis et peuvent être plus visibles chez certains individus.
Traitement des papules perlées et de la couronne perlée
Bien que les papules perlées du gland ne nécessitent généralement pas de traitement médical, certaines personnes peuvent souhaiter les faire enlever pour des raisons esthétiques ou psychologiques. Dans ce cas, le traitement au laser CO2 peut être envisagé. Voici ce qu’implique ce traitement :
- Traitement au laser CO2 : Le laser CO2 est utilisé pour enlever précisément les papules perlées sans endommager les tissus environnants. Cette méthode est efficace pour réduire l’apparence des papules tout en minimisant les risques de cicatrices.
- Procédure ambulatoire : Le traitement au laser CO2 peut généralement être réalisé en cabinet médical lors d’une visite ambulatoire. Il ne nécessite souvent qu’une seule séance de traitement.
- Récupération rapide : La récupération après le traitement au laser CO2 est généralement rapide. Les patients peuvent ressentir une légère irritation ou rougeur temporaire, mais cela disparaît généralement en quelques jours à une semaine.
Il est important de discuter avec un dermatologue ou un urologue qualifié pour déterminer si le traitement au laser CO2 est approprié pour les papules perlées du gland. Bien que cette méthode soit efficace, il est essentiel de comprendre que les papules perlées sont une variante normale et ne posent généralement aucun problème de santé.
Photos des papules perlées et de la couronne perlée
Les verrues génitales (Condylomes)
Les verrues génitales, également appelées condylomes, sont des excroissances cutanées qui apparaissent sur les organes génitaux. Elles sont causées par certaines souches du papillomavirus humain (HPV), principalement les types 6 et 11. Les verrues génitales se présentent sous forme de petites bosses de couleur chair ou grisâtre, parfois regroupées en grappes, et peuvent être lisses ou rugueuses au toucher. Elles peuvent apparaître sur le pénis, le scrotum, l’anus et les régions génitales externes. Bien que généralement indolores, elles peuvent causer des démangeaisons, des brûlures ou des saignements.
Causes des verrues génitales
Les verrues génitales sont causées par une infection par le papillomavirus humain (HPV). Le HPV se transmet principalement par contact cutané ou muqueux avec une personne infectée, souvent lors de rapports sexuels. Les facteurs de risque incluent des partenaires sexuels multiples, des rapports sexuels non protégés, un système immunitaire affaibli et des comportements sexuels à risque. Il est également possible de contracter le virus par contact avec des objets contaminés, bien que cela soit moins fréquent.
Traitement des verrues génitales au laser CO2
Le traitement au laser CO2 est une option efficace pour éliminer les verrues génitales, offrant une précision et une réduction des risques de cicatrices. Voici comment cela fonctionne :
- Préparation : Avant la procédure, le médecin nettoie la zone et peut appliquer une crème anesthésiante locale pour réduire l’inconfort.
- Vaporisation des verrues : Le laser CO2 est dirigé vers les verrues génitales, vaporisant les tissus infectés. Cette méthode permet une destruction précise des lésions tout en minimisant les dommages aux tissus environnants.
- Séance unique ou multiples : Selon l’étendue des verrues et la gravité de l’infection, une ou plusieurs séances de traitement peuvent être nécessaires.
- Récupération : Après la procédure, il est normal de ressentir une légère douleur ou un inconfort, mais cela devrait disparaître rapidement. La guérison complète prend généralement quelques semaines.
Le traitement au laser CO2 présente plusieurs avantages, notamment une efficacité élevée, un risque minimal de cicatrices et un temps de récupération plus court par rapport à d’autres méthodes. Cependant, il est important de noter que le laser CO2 peut ne pas éliminer complètement le virus HPV, donc des verrues peuvent réapparaître après le traitement.
Il est recommandé de consulter un dermatologue ou un urologue pour évaluer si le traitement au laser CO2 est approprié pour vos verrues génitales. En plus du traitement, il est essentiel de pratiquer des rapports sexuels protégés et de suivre les conseils médicaux pour réduire le risque de transmission du HPV.
Photos des verrues génitales (condylomes)
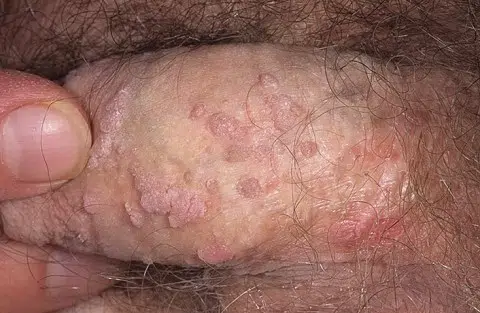
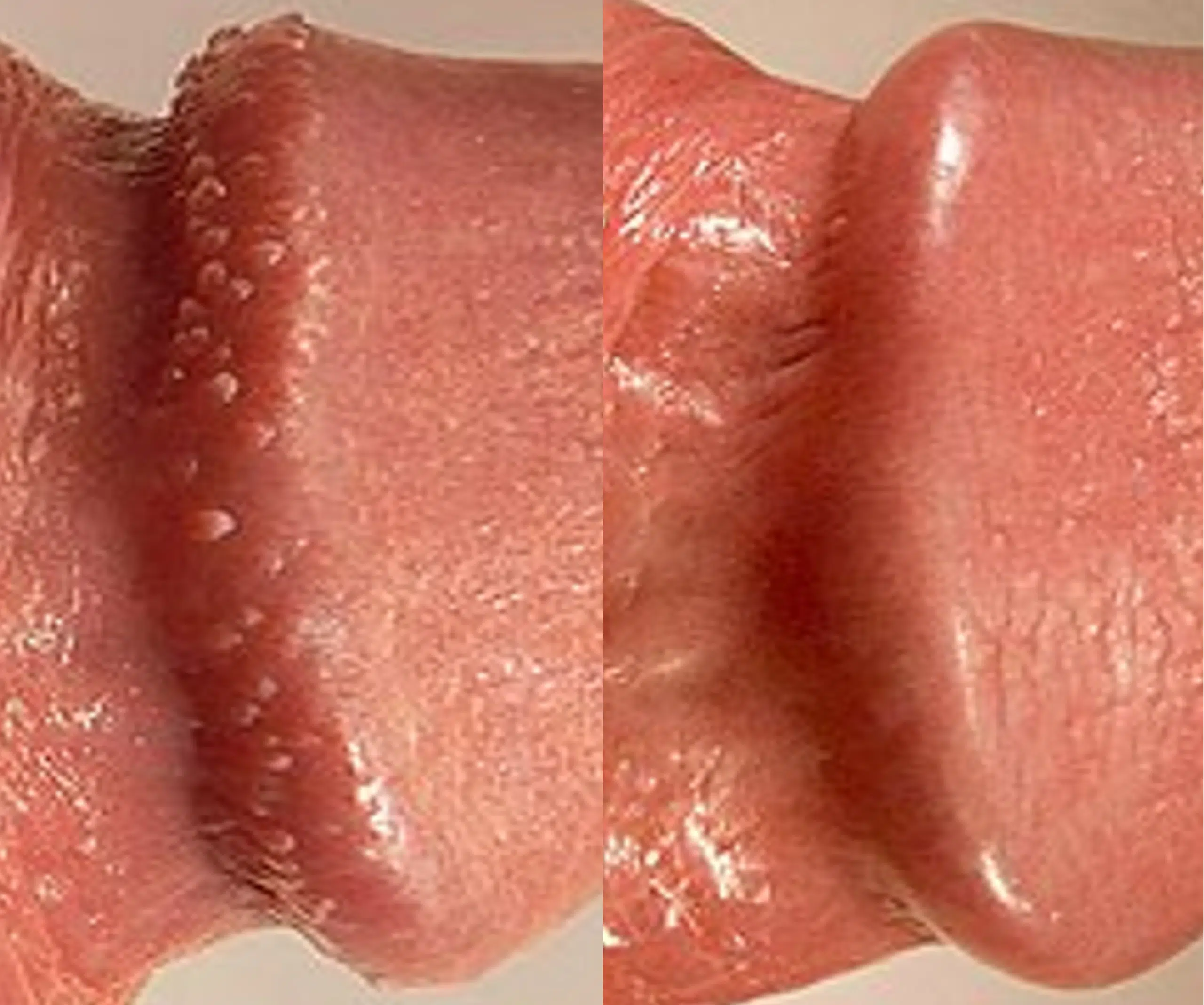
Glandes de Tyson
Les glandes de Tyson sont des glandes sébacées ectopiques qui apparaissent par paires sous forme d’ouvertures de chaque côté du frein. Ces glandes, sont une partie normale de l’anatomie masculine. Elles se manifestent souvent comme de petites excroissances blanches ou rosées disposées en cercle autour du frein du prépuce. Contrairement à d’autres affections, les glandes de Tyson ne sont pas associées à une maladie ou une infection et ne nécessitent donc aucun traitement particulier. Leur rôle principal est de produire un lubrifiant naturel pour la peau du pénis, contribuant ainsi au maintien de son hydratation. Bien qu’elles puissent parfois causer de l’inquiétude esthétique, il est important de souligner qu’elles sont totalement normales et ne requièrent aucune intervention médicale.
Traitement des glandes de Tyson
Le traitement des glandes de Tyson n’est généralement pas nécessaire, car elles sont des structures normales et ne présentent aucun risque pour la santé. Cependant, si elles suscitent des préoccupations d’ordre esthétique, des options de traitement sont disponibles, notamment le traitement au laser CO2.
Le traitement au laser CO2 est une méthode sûre et efficace pour éliminer les glandes de Tyson indésirables. Cette procédure est réalisée en ambulatoire et consiste à utiliser un faisceau laser pour vaporiser les glandes de Tyson sans endommager les tissus environnants. Elle est pratiquée sous anesthésie locale pour minimiser l’inconfort du patient. Après le traitement, une période de récupération relativement courte est généralement nécessaire, pendant laquelle des soins postopératoires simples sont recommandés pour favoriser la guérison. Bien que le traitement au laser CO2 soit efficace, il est important de discuter des risques et des bénéfices avec un professionnel de santé qualifié avant de prendre une décision.
Photos des glandes de Tyson
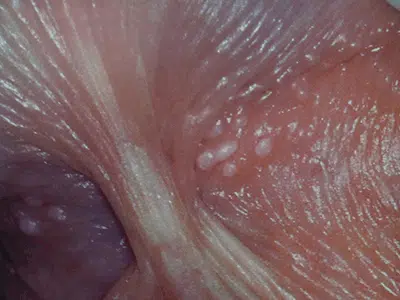
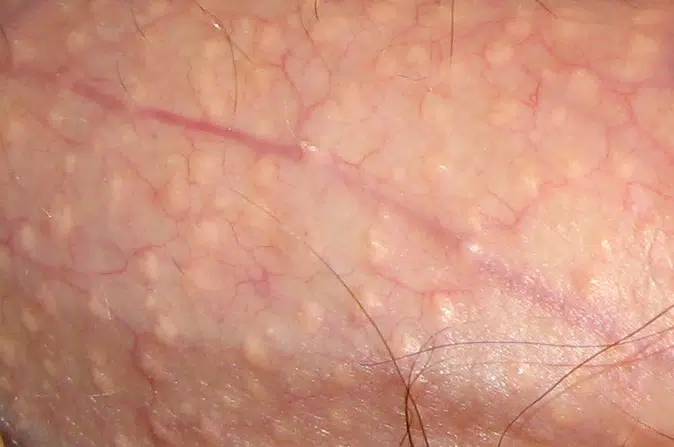
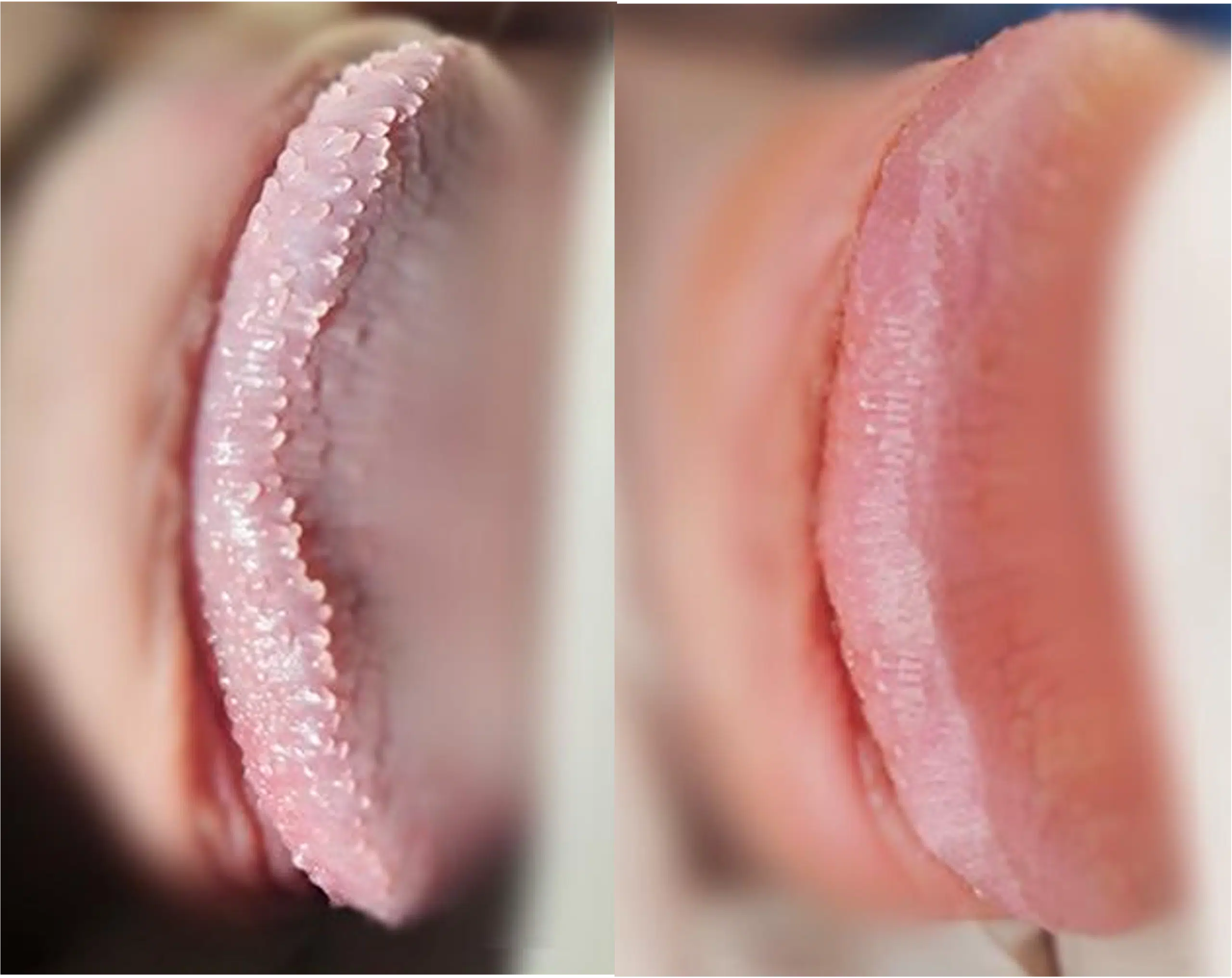
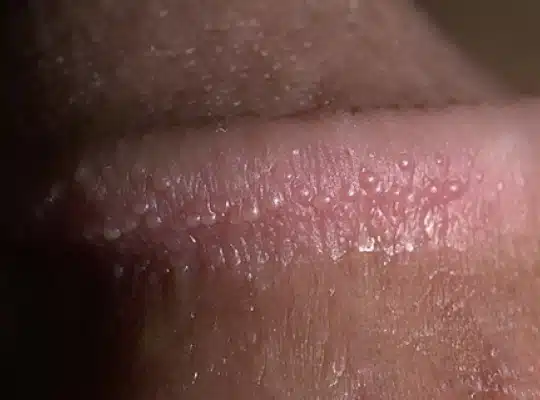
Grains de Fordyce
Les grains de Fordyce sont de petites taches ou bosses blanchâtres à jaunâtres que l’on trouve sur le pénis, ainsi que sur d’autres parties du corps telles que les lèvres et l’intérieur des joues. Ils mesurent généralement de 1 à 3 millimètres de diamètre et ne sont pas douloureux. Ces glandes sébacées ectopiques, présentes chez une grande partie de la population, sont souvent source d’inquiétude en raison de leur apparence inhabituelle, mais elles sont bénignes et non contagieuses.
Causes des grains de Fordyce
Les grains de Fordyce résultent d’une disposition anormale des glandes sébacées, qui sont normalement associées aux follicules pileux. Dans le cas des grains de Fordyce, ces glandes se retrouvent sur des zones glabres de la peau, comme le pénis, où elles ne sont pas censées être présentes. Ils apparaissent généralement après la puberté, lorsque les glandes sébacées deviennent plus actives. Il n’existe aucune cause spécifique ou facteur de risque connu, et leur présence n’est pas liée à une mauvaise hygiène ou à des infections sexuellement transmissibles.
Traitement des grains de Fordyce
Bien que les grains de Fordyce ne nécessitent pas de traitement médical en raison de leur nature bénigne, certaines personnes cherchent à les faire enlever pour des raisons esthétiques ou psychologiques. Les options de traitement incluent le laser CO2, l’électrocoagulation et des traitements topiques comme les rétinoïdes. Toutefois, il est essentiel de consulter un dermatologue avant d’entreprendre tout traitement, car ces interventions comportent des risques de cicatrices ou d’infections. Dans la majorité des cas, les grains de Fordyce sont mieux laissés intacts, et une éducation sur leur nature bénigne peut aider à réduire l’anxiété.
Photos des grains de Fordyce
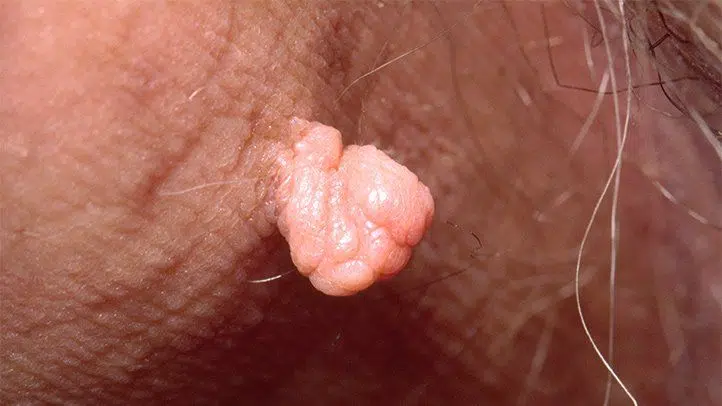
Les acrochordons génitaux
Les acrochordons génitaux, également appelés polypes fibro-épithéliaux ou excroissances cutanées, sont de petites excroissances molles et pédiculées qui apparaissent sur la peau des organes génitaux. Elles sont généralement de couleur chair ou légèrement plus foncées et mesurent de quelques millimètres à plus d’un centimètre. Bien qu’ils puissent être inesthétiques ou gênants, les acrochordons génitaux sont bénins et ne posent pas de risque pour la santé. Ils ne sont ni douloureux ni contagieux.
Causes des acrochordons génitaux
Les acrochordons génitaux se développent en raison de frottements répétés ou d’irritations chroniques de la peau. Ils sont souvent observés dans les zones où la peau se plie ou frotte contre elle-même, comme l’aine et les organes génitaux. Les facteurs de risque incluent le surpoids, qui peut augmenter les zones de frottement, et certaines conditions médicales comme le diabète. Les modifications hormonales, notamment pendant la grossesse, peuvent également favoriser leur apparition. Contrairement aux verrues génitales, les acrochordons ne sont pas causés par une infection virale et ne sont pas transmissibles.
Traitements des acrochordons génitaux
Bien que les acrochordons génitaux ne nécessitent pas de traitement médical, beaucoup choisissent de les faire enlever pour des raisons esthétiques ou de confort. L’un des traitements les plus efficaces et les plus populaires est l’utilisation du laser CO2. Cette méthode consiste à vaporiser les excroissances avec un faisceau de lumière laser, ce qui les détruit de manière précise et minimise les dommages aux tissus environnants.
Le laser CO2 présente plusieurs avantages. Il est précis et permet d’enlever les acrochordons avec une grande précision, ce qui réduit le risque de cicatrices. De plus, la procédure est généralement rapide et peut être réalisée en ambulatoire sous anesthésie locale. Le temps de récupération est également court, et les risques de complications comme les infections sont minimes.
Il est essentiel de consulter un dermatologue ou un urologue pour discuter de cette option de traitement. Le professionnel de santé pourra évaluer la taille, le nombre et la localisation des acrochordons pour déterminer si le laser CO2 est la meilleure option. En général, cette méthode est bien tolérée et offre des résultats esthétiques satisfaisants, permettant de retrouver une peau lisse et sans excroissances.
Photos des acrochordons génitaux
Molluscum Contagiosum du Gland
Le molluscum contagiosum est une infection virale de la peau causée par un poxvirus, se manifestant par de petites bosses perlées et lisses de couleur chair ou rosée. Lorsque cette infection touche le gland du pénis, elle se présente sous forme de petites papules de 2 à 5 millimètres de diamètre, souvent avec une dépression centrale caractéristique. Ces lésions sont généralement indolores, mais peuvent provoquer des démangeaisons ou une légère inflammation. Bien que l’infection soit bénigne, elle peut causer une gêne esthétique et émotionnelle.
Causes du Molluscum Contagiosum du gland
Le molluscum contagiosum est transmis par contact direct avec la peau infectée ou par contact avec des objets contaminés, comme des serviettes ou des vêtements. L’infection peut également se propager par des rapports sexuels, ce qui explique sa présence sur les organes génitaux, y compris le gland du pénis. Les personnes ayant un système immunitaire affaibli, comme celles atteintes du VIH, sont plus susceptibles de développer cette infection. Les enfants peuvent également être touchés, mais dans ce cas, les lésions apparaissent généralement sur d’autres parties du corps.
Traitement du Molluscum Contagiosum du Gland
Le molluscum contagiosum disparaît souvent spontanément sans traitement en l’espace de 6 à 12 mois, mais certaines personnes préfèrent un traitement pour des raisons esthétiques ou pour prévenir la propagation de l’infection. Les options de traitement incluent la cryothérapie (congélation des lésions avec de l’azote liquide), le curetage (grattage des lésions avec un instrument médical) et l’utilisation de crèmes topiques comme l’imiquimod ou le podophyllotoxine.
Une des méthodes efficaces est également l’utilisation du laser CO2, qui permet de vaporiser les lésions avec précision et de minimiser les risques de cicatrices. Ce traitement est particulièrement adapté pour les zones sensibles comme le gland du pénis. Il est important de consulter un dermatologue ou un urologue pour évaluer la meilleure option de traitement en fonction de la localisation et du nombre de lésions.
En complément du traitement, il est crucial d’adopter des mesures d’hygiène strictes pour éviter la propagation du virus, comme éviter de partager des objets personnels et maintenir une bonne hygiène personnelle. Les partenaires sexuels doivent également être informés et éventuellement traités pour prévenir la réinfection.
Photos du molloscum contagiosum du gland
La Syphilis
La syphilis est une infection sexuellement transmissible (IST) causée par la bactérie Treponema pallidum. Elle se manifeste en plusieurs stades, chacun avec des symptômes distincts. La syphilis primaire se caractérise par l’apparition d’un chancre, une ulcération indolore, souvent située sur le pénis. Cette lésion peut passer inaperçue car elle est indolore et disparaît spontanément en quelques semaines. Si elle n’est pas traitée, la syphilis progresse vers des stades secondaires et tertiaires, entraînant des complications graves pour la santé, y compris des dommages aux organes internes.
Causes de la syphilis
La syphilis est transmise principalement par contact sexuel avec une personne infectée, via les muqueuses ou les micro-lésions de la peau. Le chancre de syphilis contient des bactéries très contagieuses, ce qui facilite la transmission lors de rapports vaginaux, anaux ou oraux. La syphilis peut également être transmise de la mère à l’enfant pendant la grossesse, entraînant une syphilis congénitale. Les facteurs de risque incluent des rapports sexuels non protégés, des partenaires sexuels multiples et des antécédents d’autres IST.
Traitement de la syphilis
Le traitement de la syphilis repose principalement sur l’administration d’antibiotiques, la pénicilline étant le traitement de choix. Une seule injection intramusculaire de pénicilline G benzathine est généralement suffisante pour traiter la syphilis primaire, secondaire ou latente précoce. Dans les cas plus avancés ou tertiaires, plusieurs doses peuvent être nécessaires. Pour les personnes allergiques à la pénicilline, des alternatives comme la doxycycline ou la tétracycline peuvent être utilisées, bien que la pénicilline reste la plus efficace.
Il est essentiel de suivre le traitement prescrit par un professionnel de santé et de compléter l’ensemble du traitement pour garantir l’éradication de l’infection. Après le traitement, des tests de suivi sont nécessaires pour s’assurer de l’efficacité du traitement et pour vérifier l’absence de réinfection. Les partenaires sexuels doivent également être informés, testés et traités si nécessaire pour prévenir la propagation de la maladie.
En outre, il est crucial d’adopter des pratiques sexuelles sûres, comme l’utilisation de préservatifs, et de se faire tester régulièrement pour les IST, surtout si l’on a des partenaires multiples. La syphilis, bien que facilement traitable à ses débuts, peut avoir des conséquences graves si elle n’est pas diagnostiquée et traitée à temps.
Photos de la syphilis
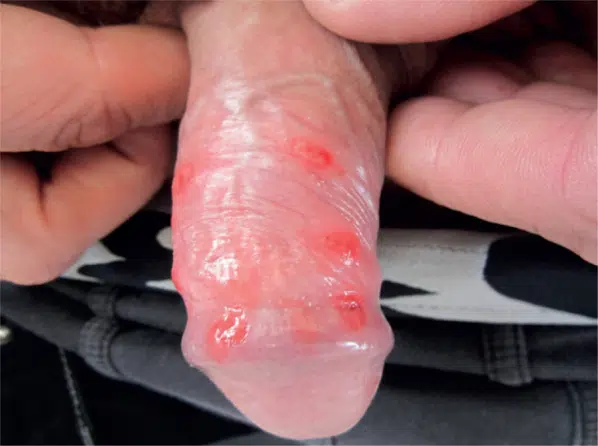
L’herpès génital
L’herpès génital est une infection sexuellement transmissible (IST) causée par le virus de l’herpès simplex (HSV), généralement le HSV-2, mais parfois le HSV-1. Cette infection se manifeste par des boutons ou des cloques douloureuses sur le pénis, l’anus, ou les régions génitales environnantes. Ces lésions peuvent être accompagnées de démangeaisons, de douleurs lors de la miction, et de symptômes pseudo-grippaux comme la fièvre et les ganglions enflés. Les premières poussées sont souvent les plus sévères, et l’herpès génital a tendance à réapparaître périodiquement, bien que les symptômes soient généralement moins intenses au fil du temps.
Causes de l’herpès génital
L’herpès génital est transmis par contact direct avec les lésions herpétiques, les sécrétions corporelles infectées, ou la peau d’une personne infectée, même en l’absence de symptômes visibles. La transmission se produit principalement lors de rapports sexuels vaginaux, anaux ou oraux. Une personne infectée par le virus peut le transmettre même lorsqu’elle ne présente pas de symptômes, ce qui rend la prévention plus difficile. Les facteurs de risque incluent des rapports sexuels non protégés, des partenaires sexuels multiples et un antécédent d’autres IST.
Traitement de l’herpès génital
Il n’existe pas de cure pour l’herpès génital, mais des traitements antiviraux peuvent aider à gérer les symptômes et à réduire la fréquence et la gravité des poussées. Les médicaments tels que l’acyclovir, le valacyclovir et le famciclovir sont couramment prescrits pour traiter les poussées aiguës et pour une thérapie suppressive à long terme. Ces médicaments peuvent diminuer la durée des poussées, soulager la douleur et réduire le risque de transmission à d’autres personnes.
En plus des traitements médicamenteux, il est essentiel d’adopter des mesures de prévention pour réduire la propagation de l’herpès génital. Cela inclut l’utilisation de préservatifs lors des rapports sexuels, l’évitement des rapports sexuels pendant les poussées, et la communication avec les partenaires sexuels concernant le statut de l’infection. Les personnes atteintes d’herpès génital doivent également maintenir une bonne hygiène et éviter de toucher les lésions pour prévenir l’auto-inoculation et la propagation du virus à d’autres parties du corps.
Il est important de consulter un professionnel de santé pour un diagnostic précis et pour discuter des options de traitement appropriées. Bien que l’herpès génital puisse être une condition chronique, une gestion adéquate et une éducation sur la prévention peuvent permettre aux personnes atteintes de mener une vie sexuelle active et saine.
Photos de l’herpès génital

Lichen Plan
Le lichen plan est une affection inflammatoire chronique de la peau et des muqueuses, qui peut se manifester sur le pénis. Il se caractérise par l’apparition de petites plaques ou boutons polygonaux, brillants, de couleur violacée. Ces lésions peuvent provoquer des démangeaisons, des douleurs et parfois des ulcérations. Sur le pénis, le lichen plan peut causer des éruptions de petites papules qui peuvent fusionner en plaques plus larges. Bien que la maladie soit bénigne, elle peut entraîner une gêne significative et des complications, notamment des cicatrices.
Causes du lichen plan
Les causes exactes du lichen plan sont encore mal comprises, mais il s’agit d’une maladie auto-immune où le système immunitaire attaque les cellules de la peau et des muqueuses. Plusieurs facteurs peuvent déclencher ou aggraver la condition, notamment le stress, les infections virales comme l’hépatite C, et certains médicaments, tels que les anti-inflammatoires non stéroïdiens et les bêta-bloquants. Le lichen plan n’est pas contagieux et ne peut pas être transmis par contact sexuel ou par tout autre moyen.
Traitement du lichen plan
Le traitement du lichen plan vise principalement à soulager les symptômes et à réduire l’inflammation. Les corticostéroïdes topiques sont souvent prescrits pour diminuer l’inflammation et les démangeaisons. Dans les cas plus sévères, des corticostéroïdes oraux ou des injections peuvent être nécessaires. Les rétinoïdes, qui sont des dérivés de la vitamine A, peuvent également être utilisés, surtout si les corticostéroïdes ne sont pas efficaces.
Les antihistaminiques peuvent aider à soulager les démangeaisons. Dans certains cas, des immunosuppresseurs comme le tacrolimus peuvent être prescrits pour contrôler les symptômes. Pour les lésions résistantes, la photothérapie (exposition à des rayons UV) peut être bénéfique. Il est important de suivre les recommandations d’un dermatologue pour adapter le traitement en fonction de la gravité des symptômes et de la réponse individuelle au traitement.
En complément du traitement médical, il est conseillé d’adopter des mesures d’hygiène douce pour éviter les irritations supplémentaires. Les patients doivent éviter les savons et produits agressifs, et privilégier les vêtements en coton pour réduire les frictions. Une bonne gestion du stress et une surveillance régulière par un professionnel de santé sont également cruciales pour contrôler la maladie et prévenir les poussées.
En résumé, bien que le lichen plan soit une condition chronique, une gestion adéquate et un traitement approprié peuvent améliorer considérablement la qualité de vie des personnes atteintes. Il est essentiel de consulter un professionnel de santé pour un diagnostic précis et un plan de traitement personnalisé.
Cancer du Pénis
Le cancer du pénis est une maladie rare où des cellules malignes se forment dans les tissus du pénis. Il se manifeste souvent par des boutons, des lésions ou des plaques indurées sur le gland, le prépuce ou la tige du pénis. Les symptômes peuvent inclure des douleurs, des saignements, une ulcération persistante, et parfois une odeur désagréable. Le cancer du pénis progresse généralement lentement, mais il peut se propager aux ganglions lymphatiques et à d’autres parties du corps s’il n’est pas traité rapidement.
Causes du Cancer du Pénis
Les causes précises du cancer du pénis ne sont pas entièrement comprises, mais plusieurs facteurs de risque ont été identifiés. L’infection par le papillomavirus humain (HPV), particulièrement les types 16 et 18, est fortement associée au développement du cancer du pénis. Une mauvaise hygiène intime, qui peut entraîner des infections chroniques et des inflammations, est également un facteur de risque. Le tabagisme, le phimosis (incapacité à rétracter le prépuce), et une histoire de verrues génitales augmentent également le risque. De plus, les hommes non circoncis semblent avoir un risque plus élevé de développer cette maladie.
Traitement du Cancer du Pénis
Le traitement du cancer du pénis dépend du stade de la maladie, de la taille et de l’emplacement de la tumeur, ainsi que de l’état général du patient. Les options de traitement incluent la chirurgie, la radiothérapie et la chimiothérapie.
- Chirurgie: La chirurgie est le traitement le plus courant et peut aller de l’excision locale (retrait de la tumeur et d’une marge de tissu sain) à des interventions plus radicales comme la pénectomie partielle ou totale, en fonction de l’étendue du cancer. La lymphadénectomie, qui consiste à retirer les ganglions lymphatiques, peut également être nécessaire si le cancer s’est propagé.
- Radiothérapie: Utilisée seule ou en complément de la chirurgie, la radiothérapie peut aider à détruire les cellules cancéreuses restantes et réduire le risque de récidive. Elle peut être administrée par des faisceaux externes ou par brachythérapie, où des sources radioactives sont placées directement dans la zone tumorale.
- Chimiothérapie: Pour les cancers avancés ou métastatiques, la chimiothérapie peut être utilisée pour cibler les cellules cancéreuses dans tout le corps. Elle peut être administrée en traitement systémique ou topique pour les stades précoces.
Le suivi régulier après le traitement est crucial pour détecter d’éventuelles récidives. Il est également important de pratiquer une bonne hygiène, d’arrêter de fumer, et de se faire vacciner contre le HPV pour réduire les risques de développer ce cancer.
Allergie (sur le pénis)
Les allergies sur le pénis se manifestent par l’apparition de boutons, de rougeurs, de démangeaisons ou de gonflements sur la peau de cette zone sensible. Ces réactions allergiques peuvent varier en gravité, allant de légères irritations à des inflammations plus sévères. Les symptômes peuvent inclure des petites papules, des plaques rouges, des cloques ou une desquamation de la peau. Les réactions allergiques peuvent provoquer un inconfort considérable et affecter la qualité de vie.
Causes d’allergies sur le pénis
Les allergies sur le pénis peuvent être déclenchées par plusieurs facteurs. Parmi les plus courants, on trouve :
- Produits de soins personnels : Les savons, gels douche, lotions, et autres produits appliqués sur la région génitale peuvent contenir des substances chimiques ou des parfums irritants.
- Préservatifs : Les préservatifs en latex sont une cause fréquente d’allergies. Les préservatifs contenant des spermicides peuvent également provoquer des réactions.
- Médicaments topiques : Les crèmes ou pommades médicamenteuses peuvent contenir des ingrédients auxquels la peau est sensible.
- Textiles : Les sous-vêtements synthétiques ou les teintures utilisées dans les tissus peuvent irriter la peau.
- Produits de lessive : Les détergents et assouplissants peuvent laisser des résidus sur les vêtements qui irritent la peau.
Traitement des boutons allergiques sur le pénis
Le traitement des boutons allergiques sur le pénis vise à soulager les symptômes et à éliminer l’exposition à l’allergène. Voici quelques approches courantes :
- Éviter les allergènes : Identifiez et évitez les produits ou substances qui provoquent des réactions allergiques. Optez pour des produits de soins personnels hypoallergéniques, sans parfum et sans colorant.
- Utilisation de préservatifs non-latex : Pour ceux allergiques au latex, les préservatifs en polyuréthane ou en polyisoprène sont de bonnes alternatives.
- Hygiène douce : Lavez la région génitale avec de l’eau tiède et un savon doux sans parfum. Évitez les produits agressifs et assurez-vous de bien rincer.
- Crèmes topiques : Des crèmes à base de corticostéroïdes peuvent être prescrites pour réduire l’inflammation et les démangeaisons. Les antihistaminiques topiques peuvent également aider.
- Antihistaminiques oraux : En cas de réaction plus sévère, des antihistaminiques oraux peuvent être utilisés pour réduire les symptômes allergiques systémiques.
- Consultation médicale : Si les symptômes persistent ou s’aggravent, il est important de consulter un dermatologue ou un urologue pour un diagnostic précis et un traitement approprié.
En adoptant ces mesures, la plupart des réactions allergiques peuvent être gérées efficacement, permettant ainsi de retrouver confort et bien-être. Il est essentiel de surveiller attentivement la réponse de la peau aux produits utilisés et de faire des ajustements si nécessaire pour éviter de futures réactions allergiques.
FAQ
Comment enlever les boutons blancs sur le gland du pénis?
Les boutons blancs, tels que les grains de Fordyce ou la couronne perlée autour du gland, ne nécessitent généralement pas de traitement médical en raison de leur nature bénigne. Toutefois, pour des raisons esthétiques, des options comme le traitement au laser CO2 peuvent être envisagées. Il est recommandé de consulter un dermatologue esthétique avant de décider d’une option de traitement pour obtenir des conseils spécialisés et choisir la meilleure approche.
Pourquoi j’ai des petits boutons rouges sur le gland ?
L’apparition de petits boutons rouges sur le gland peut être inquiétante, mais elle est souvent due à des causes bénignes. Les infections, notamment fongiques comme la candidose, sont fréquentes et peuvent provoquer des démangeaisons ainsi qu’une rougeur notable. Les réactions allergiques à des produits tels que les savons, lubrifiants ou préservatifs peuvent également entraîner ces symptômes. De plus, des irritations mécaniques causées par des frottements ou une hygiène inadéquate peuvent également être responsables de ces boutons rouges. Cependant, dans certains cas, ces manifestations peuvent indiquer des affections plus graves, comme des infections sexuellement transmissibles.
C’est quoi les boutons sur la tige du pénis ?
Les boutons sur la tige du pénis peuvent prendre plusieurs formes, y compris les grains de Fordyce, de petites bosses dues à une production excessive de sébum. Les papules perlées, en revanche, sont des excroissances bénignes et indolores situées autour de la couronne du gland. Pour identifier correctement ces affections et obtenir un diagnostic précis, il est fortement conseillé de consulter un dermatologue ou un vénérologue.
Pourquoi j’ai des points blancs autour du gland du pénis ?
Les petits points blancs situés autour de la base du gland, ressemblant à de minuscules têtes d’épingles, forment souvent ce que l’on appelle une couronne perlée. Ces petites bosses inoffensives résultent d’une augmentation de la sécrétion sébacée. Elles ne sont pas liées à un manque d’hygiène ni à des infections sexuellement transmissibles.
Est-ce normal d’avoir des boutons sur la hampe du pénis ?
Les boutons sur la hampe du pénis peuvent apparaître pour diverses raisons et ne signifient pas toujours une pathologie. Les grains de Fordyce, par exemple, sont de petites glandes sébacées apparentes, fréquentes et totalement inoffensives. Les papules perlées sont des petites protubérances bénignes situées autour de la couronne du gland, formant ce qu’on appelle une couronne perlée. Bien qu’inoffensives, leur présence peut causer de l’anxiété chez certains hommes.
Ces papules perlées sur le gland sont en réalité assez courantes et ne doivent pas être confondues avec des symptômes d’infections sexuellement transmissibles ou d’autres affections médicales. Comprendre la différence entre ces lésions bénignes et d’autres conditions plus graves est essentiel pour éviter une inquiétude inutile. Pour un diagnostic précis et des conseils appropriés, il est toujours recommandé de consulter un dermatologue
Comment soigner des boutons rouges sur le gland ?
Les boutons rouges sur le gland nécessitent des traitements spécifiques en fonction de leur origine :
- Infections : Les infections bactériennes ou fongiques peuvent être traitées avec des antibiotiques ou des antifongiques, souvent sous forme de crèmes ou de pommades appliquées localement.
- Infections virales : Pour les infections virales, comme l’herpès génital, des antiviraux peuvent être prescrits pour gérer les symptômes et réduire les éruptions.
- Réactions allergiques : En cas de réactions allergiques, il est essentiel d’identifier et d’éliminer l’allergène. L’application de crèmes anti-inflammatoires topiques peut également aider à apaiser les symptômes.
- Irritations : Les irritations causées par des frottements ou une hygiène inadéquate peuvent souvent être résolues en ajustant les routines de soins personnels, comme l’utilisation de savons doux et le port de vêtements amples.
Une consultation avec un dermatologue est recommandée pour obtenir un diagnostic précis et un plan de traitement approprié.
Comment enlever les papules sur le gland ?
Pour éliminer les papules perlées du gland, des méthodes telles que l’électrocoagulation ou le laser CO2 sont souvent employées, principalement pour des raisons esthétiques, car ces papules sont bénignes et sans danger. Chez Skin Marceau, le laser CO2 est la méthode privilégiée. Avant l’intervention, une crème anesthésiante est appliquée, rendant la procédure indolore et offrant d’excellents résultats esthétiques.
Quelle est la cause des boutons sur le pubis ?
Les boutons sur le pubis peuvent être provoqués par divers facteurs, tels que des changements hormonaux, des infections bactériennes ou virales, ou des affections cutanées comme l’acné. Certains boutons peuvent être associés à des maladies sexuellement transmissibles, telles que les verrues génitales (condylomes). Les poils incarnés, souvent dus au rasage ou à l’épilation, peuvent également entraîner l’apparition de boutons douloureux ou infectés dans cette zone.
Quelle est la conduite à tenir lors de l’apparition de boutons sur les organes génitaux ?
Conduite à Tenir en Cas de Boutons sur les Organes génitaux :
- Observation des boutons : Examinez attentivement les boutons pour noter leur apparence, leur taille et si vous ressentez de la douleur ou des démangeaisons. Soyez vigilant aux signes d’infection, tels que rougeurs ou écoulements.
- Éviter l’automédication : Abstenez-vous d’appliquer des crèmes ou des remèdes maison sans avis médical. L’automédication peut aggraver la situation ou masquer des symptômes importants.
- Consulter un dermatologue : Consultez un professionnel de santé pour un diagnostic précis et un traitement adapté. Cette démarche permet d’éviter les complications et de garantir une prise en charge appropriée.
- Suivre les recommandations médicales : Suivez rigoureusement le traitement prescrit par le médecin, en respectant la durée et le dosage recommandés. Ne négligez pas les instructions fournies pour assurer une guérison efficace.
Est-ce grave d’avoir des boutons sur le zizi ?
L’apparition d’un bouton sur le zizi peut varier de bénigne à plus sérieuse. Par exemple, les grains de Fordyce sont des affections inoffensives, tandis que d’autres, comme les verrues génitales ou condylomes, peuvent nécessiter un traitement spécifique. La gravité dépend de la cause sous-jacente. Il est essentiel de surveiller l’évolution des symptômes et de consulter un dermatologue pour obtenir un diagnostic précis et un traitement approprié.
Comment soigner un bouton génital ?
Pour traiter un bouton sur les organes génitaux, les dermatologues de Skin Marceau peuvent utiliser soit de l’azote liquide, soit le laser CO2. Le laser CO2 est préféré car il offre un traitement précis tout en cautérisant la peau simultanément, contrairement aux méthodes chirurgicales traditionnelles. Avant toute intervention, une consultation avec un dermatologue est nécessaire pour évaluer la situation et recommander le traitement le plus approprié.
Comment soigner un bouton sur la verge ?
Pour soigner un bouton sur la verge, Skin Marceau recommande souvent l’utilisation du laser CO2. Avant de procéder, une consultation est nécessaire pour évaluer la situation et déterminer le traitement le plus approprié. Cette méthode est particulièrement efficace pour les cas délicats ou persistants. Les boutons peuvent être traités immédiatement sur place, généralement en une seule séance.
Comment se débarrasser des boutons sur les parties intimes ?
Pour résoudre efficacement le problème des boutons sur les parties intimes, adoptez une approche globale et prudente en suivant ces étapes clés :
- Consultation médicale : Un diagnostic précis est essentiel pour déterminer la nature des boutons et distinguer s’ils sont graves ou contagieux.
- Hygiène appropriée : Maintenez une bonne hygiène intime en utilisant des produits doux et non irritants.
- Traitement médical : Suivez les conseils des experts de Skin Marceau. Les couronnes perlées, les grains de Fordyce et les condylomes (verrues génitales) nécessitent l’expertise d’un dermatologue. Le traitement au laser CO2, souvent utilisé chez Skin Marceau, permet de traiter ces affections en une seule séance.
- Éviter l’irritation : Évitez les produits irritants et les vêtements serrés qui peuvent aggraver les boutons. Optez pour des tissus naturels et respirants.
- Surveillance : Surveillez l’évolution des boutons et consultez à nouveau votre médecin si nécessaire. Une attention particulière est requise si les boutons ne s’améliorent pas ou s’aggravent, bien que cela soit peu probable avec les couronnes perlées, les grains de Fordyce et les condylomes.
En suivant ces étapes, vous pouvez aborder le problème des boutons intimes de manière efficace et sécurisée.













Nos échanges avec les internautes
Henri
Publié le 22 août 2024
J’ai à la fois des glandes de Tyson et des glandes coronales perlées. Puis-je les retirer toutes en même temps ?
Skin Marceau
Publié le 16 septembre 2024
Bonjour, oui c’est possible
Thomas
Publié le 22 août 2024
Je suis assez gênée par mes boutons sur mon gland. Est-il possible de les enlever bientôt ?
Skin Marceau
Publié le 16 septembre 2024
Bonjour, nous avons des rendez-vous disponibles assez rapidement pour les interventions au laser
Pierre
Publié le 22 août 2024
Je souhaite un rendez-vous pour retirer mes boutons sur la glande – en regardant les photos, je crois qu’il s’agit de couronne perlée.
Skin Marceau
Publié le 16 septembre 2024
Nous sommes heureux que les photos vous aient aidé. Vous pouvez réserver doctolib pour le traitement de couronne perlee du gland
Gabriel
Publié le 05 juillet 2024
Merci pour votre site par ce que j’avais des bouton sans savoir c’est est coi je voulais demander à mon médecin et je sais que je ne l’aurais pas besoin de le faire merci pour tout
Skin Marceau
Publié le 10 juillet 2024
Nous sommes heureux d’avoir pu vous aider,
Très belle journée